O que é o câncer de mama?
As células do corpo normalmente se dividem de forma controlada. Novas células são formadas para substituir células velhas ou que sofreram danos. No entanto, às vezes, quando células se dividem e se multiplicam rapidamente, elas formam uma massa, também chamada de tumor. Tumores podem ser benignos ou malignos.
Tumor benigno não é câncer. Ele é formado por células de aparência normal. Células de tumores benignos não invadem tecidos ao redor ou se disseminam para outras partes do corpo.
Tumor maligno é câncer. Ele é formado por células com aparência anormal .Células de tumores malignos podem invadir tecidos ao redor. Elas também podem se separar do tumor principal e se disseminar para outras partes do corpo pelos vasos sangüíneos ou pelos vasos linfáticos.
Quando um tumor maligno origina-se na mama, ele é chamado de câncer de mama. Se este câncer se disseminar para outras partes do corpo, ele continua sendo chamado de câncer de mama. Por exemplo, se o câncer de mama se dissemina para o pulmão, ele é chamado de “metástase pulmonar de câncer de mama”, ao invés de câncer de pulmão.
Os locais mais comuns de metástases do câncer de mama são os linfonodos; outros locais freqüentes são os pulmões, ossos, fígado e cérebro.
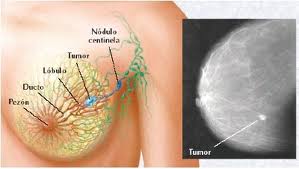
Nem todos os cânceres de mama são semelhantes. Eles não são todos compostos do mesmo tipo de células anormais. Cânceres de mama também diferem em localização na mama. A Figura abaixo mostra a anatomia de uma mama normal. A maioria dos cânceres de mama se origina dos ductos lactíferos e são chamados de carcinomas ductais. Uma pequena porcentagem dos cânceres de mama se origina dos lóbulos e são chamados de carcinomas lobulares.
Quando o câncer está confinado dentro dos ductos ou lóbulos, ele é chamado de não-invasivo ou câncer “in situ”. Quando o câncer cresce no tecido ao redor ou se dissemina para outras partes do corpo, é chamado de câncer invasivo.
Cânceres de mama também diferem quanto ao estádio. Estádio é um termo usado para descrever a extensão de um câncer. Para o câncer de mama, o estádio é determinado pelo tamanho do tumor primário e a presença ou ausência de células cancerosas em linfonodos e outros locais do corpo.
O que causa câncer de mama?
Câncer de mama é o câncer mais comum em mulheres nos Estados Unidos. O risco, em toda a vida, de uma mulher desenvolver câncer é de um em oito. Câncer de mama é mais comum em mulheres com mais de 50 anos de idade, mas ele pode e ocorre em mulheres de todas as idades. Câncer de mama acomete mulheres de todos os grupos étnicos.
A causa ou causas exatas do câncer de mama ainda é desconhecida. Todas as mulheres têm risco de desenvolver a doença. No entanto, certos fatores sabidamente aumentam o risco de câncer de mama e outros fatores são suspeitos de também aumentar este risco.
Muitos dos fatores de risco que receberam atenção na imprensa leiga são associados com apenas um discreto aumento no risco de câncer de mama. Por exemplo, uma mulher na pós-menopausa, com 65 anos de idade, tem risco relativo 5,8 vezes maior de desenvolver câncer de mama apenas pela idade. Este risco é bem maior que o risco relativo de desenvolver câncer de mama associado ao uso de terapia de reposição hormonal (TRH), que é 1,3 vezes maior, ou ainda da menopausa tardia, que é 1,2 a 1,5 vezes maior. Os maiores riscos são associados com a presença de carga genética com mutações para o câncer de mama ou com história prévia de biópsia mostrando anormalidade, especialmente se houver história familiar de câncer de mama.
Fatores de risco conhecidos
Câncer de mama prévio: Mulheres com história de câncer de mama têm risco aumentado de desenvolver outro câncer de mama. O risco é de, aproximadamente, 0,5% a 0,7% por ano após o diagnóstico do primeiro câncer de mama. Isto significa que 10% a 15% das mulheres diagnosticadas com câncer de mama irão desenvolver um novo câncer, no tecido mamário remanescente, em 20 anos.
História familiar: Mulheres cuja mãe, irmã ou filha tiveram câncer de mama têm um risco de câncer de mama duas a quatro vezes maior que a média. Este risco aumenta se o câncer de mama da parente afetada ocorreu em idade precoce (antes da menopausa), envolveu ambas as mamas ou acometeu algumas gerações da família.
Genes BRCA 1 e BRCA 2: Genes supressores de tumor, chamados de BRCA 1 e BRCA 2, são genes que visam regular o crescimento de células. Mulheres que herdam uma cópia anormal de qualquer um desses genes têm maior risco de desenvolver câncer de mama. BRCA 1 está associado com uma maior proporção de câncer de mama e de ovário de origem hereditária. BRCA 2 está associado com maior porcentagem de câncer de mama em homens. Ter um gene anormal não significa certeza do desenvolvimento de câncer de mama. Acompanhamento cuidadoso com aconselhamento genético ou especialista em mama é recomendado para determinar as opções de tratamento mais adequadas.
História reprodutiva: Mulheres que nunca engravidaram ou que nunca deram à luz uma criança e mulheres que tiveram seu primeiro filho após os 30 anos de idade são, usualmente, consideradas com risco duas a quatro vezes maior que a média de desenvolver câncer de mama.
Mulheres que iniciaram seus períodos menstruais antes dos 12 anos de idade e mulheres com menopausa tardia têm risco aproximadamente 1,5 vezes maior de ter câncer de mama.
Câncer de mama - HER2 positivo: Algumas pacientes podem apresentar cânceres da mama que possuem a proteína HER2 “hiperexpressa” (em maior quantidade) na superfície da membrana plasmática das células malignas. Estas proteínas em “quantidade” aumentada interagem com fatores de estímulo à proliferação (multiplicação) celular presentes na circulação sangüínea e, desta forma, orientam o núcleo da célula a dividir-se com maior velocidade, entre outros. Por conseqüência, existe estímulo ao crescimento e progressão do tumor. Estes tumores tendem a crescer de maneira mais rápida e recorrem ou tornam-se metastáticos com maior freqüência que os tumores da mama que não hiperexpressam a proteína HER2.
Aproximadamente 25% dos cânceres de mama possuem um comportamento biológico em que se verifica a hiperexpressão do HER2. Ou seja, encontra-se a “positividade” para HER2 em até 25% de todos os cânceres de mama.
Atualmente, existe um anticorpo monoclonal que bloqueia a proteína HER2. Este anticorpo chama-se trastuzumabe e tem indicação pra ser usado de modo isolado ou em conjunto com quimioterapia, tanto para pacientes que estão recebendo tratamento adjuvante como para aquelas recebendo tratamento contra a doença metastática. O trastuzumabe produz benefícios importantes para as pacientes que possuem hiperexpressão do HER2, pois costuma impedir os efeitos causados pela presença aumentada da proteína HER2.
Existe a necessidade do estudo imunoistoquímico ou do teste de FISH para a detecção da presença do HER2 em hiperexpressão.
Doença benigna da mama: Muitas doenças benignas da mama, incluindo cistos e tumores benignos, chamados de fibroadenomas, não aumentam o risco de câncer de mama. No entanto, mulheres com doenças benignas específicas têm maior risco de câncer de mama. Em particular, mulheres com hiperplasia moderada ou importante, uma condição onde há aumento anormal do número de células da mama, têm risco 1,5 a quatro vezes maior que a média de desenvolver câncer de mama. Se as células excedentes têm aparência anormal, o risco varia de três a cinco vezes maior que a média e vai até 11 vezes maior se a mulher tiver história familiar de câncer de mama em parentes de primeiro grau.
Fatores de risco controversos
Dieta: Alguns estudos mostraram que dieta rica em gordura ou pobre em fibras aumenta o risco de câncer de mama. No entanto, estes resultados necessitam de confirmação em estudos adicionais. Enquanto isto, mulheres devem tentar seguir as recomendações do National Cancer Institute (Instituto Nacional do Câncer - EUA) para uma dieta balanceada, com três refeições diárias de frutas e vegetais.
Hormônios: Estudos demonstraram um pequeno aumento no risco de câncer de mama em mulheres fazendo uso de terapia de reposição hormonal (TRH) por períodos longos de tempo.
Os benefícios da TRH em mulheres na pós-menopausa – Diminuição do risco de fraturas por osteoporose (ossos frágeis) e controle dos sintomas da menopausa – devem ser cuidadosamente pesados contra o aumento no risco de câncer de mama. Para mulheres que tenham sintomas leves a moderados de menopausa, deve ser dada preferência por tratamentos alternativos. Toda mulher cogitando a TRH deve discutir os riscos com seu médico generalista ou ginecologista.
Fatores que não aumentam o risco
Trauma na mama não causa câncer de mama, mas freqüentemente traz atenção da mulher para a presença ou mudança em um nódulo preexistente. Gravidez, uma condição com altos níveis de estrógeno, não aumenta o risco de recorrência ou de novo câncer de mama em mulheres com história prévia da doença. Amamentar reduz pouco ou em nada o risco de câncer de mama.
Lembre-se que fatores de risco apenas aumentam as chances de um câncer se desenvolver em algum momento na vida da mulher. Porém, a maioria das mulheres com câncer de mama não tem nenhum dos fatores de risco mencionados anteriormente.
Reduzindo o risco de câncer de mama
Mulheres com alto risco de desenvolver câncer de mama podem cogitar fazer uso de uma medicação antiestrogênica para ajudar na prevenção da formação de novos tumores. Este tratamento é chamado de hormonioterapia. Um estudo nacional com mais de 13.000 mulheres com alto risco demonstrou que o uso da me dicação antiestrogênica tamoxifeno por cinco anos reduziu a ocorrência de novo câncer de mama invasivo em quase 50%. Existem alguns efeitos colaterais possíveis com o uso prolongado do tamoxifeno, incluindo um maior risco de câncer de endométrio, trombose venosa nas pernas, embolia pulmonar e, raramente, acidente vascular cerebral. Um estudo está sendo realizado com uma medicação antiestrogênica chamada raloxifeno. O raloxifeno já está aprovado pelo FDA (Food and Drugs Administration) para a prevenção de osteoporose em mulheres na pós-menopausa. Este estudo, chamado STAR (“Study of Tamoxifeno e Raloxifeno” – Estudo do Tamoxifeno e Raloxifeno), avaliará se o raloxifeno é tão efetivo quanto o tamoxifeno na prevenção de novos casos de câncer de mama, mas com menos efeitos colaterais.
Anatomia de mama saudável
Anatomia de mama com células cancerígenas
Mito. Todos os cânceres de mama são compostos do mesmo tipo de células anormais.
Verdade. Existem diversos tipos de cânceres de mama e cada um é composto de um tipo diferente de célula anormal
Mito. Todo câncer de mama ocorre na mesma estrutura da mama.
Verdade. A maioria dos cânceres de mama ocorre nos ductos da mama, os quais conectam as glândulas produtoras de leite ao mamilo. No entanto, alguns cânceres de mama ocorrem nos lóbulos, as glândulas da mama produtoras de leite.
Mito. Câncer de mama não ocorre em mulheres jovens.
Verdade. Câncer de mama é mais comum após os 50 anos de idade, mas pode e ocorre em mulheres de todas as idades.
Mito. Mulheres com mamas grandes têm risco maior de câncer de mama.
Mito. Uma mulher tem pouco ou nenhum risco de câncer de mama se ela não tiver história familiar de câncer de mama.
Verdade. Mais de 75% das mulheres com câncer de mama não têm história familiar da doença. Apenas ser do sexo feminino põe a mulher em risco.
Fonte de pesquisa: http://www.quimioral.com.br/sc/quimioral/images/menu_lateral/cancer/mitos_verdades/mama/11_18.pdf
A você, que lê, que acompanha, meus agradecimentos. Desejos de PAZ e SAÚDE!
Editado por Gláucia


Minha amiga, um assunto que todos temem, mas que precisamos ter conhecimento. Realmente, há muitos mitos, e verdades a serem conhecidos por nós.
ResponderExcluirBj
Lorena Rios